Спондилез шейного отдела – заболевание, характеризующееся развитием дегенеративных изменений межпозвоночных дисков, появлением костных наростов на поверхностях позвонков, окостенением передней продольной связки. Патология может в течение нескольких лет протекать бессимптомно, но чаще развивается во взрослом возрасте. Если высота дисков сильно сокращается, а состояние сочетается со спондилоартрозом, возможно существенное ограничение подвижности шеи, сильный дискомфорт в области плеч и затылка. Начальные признаки патологии могут быть отмечены на рентгенограммах у людей старше 40 лет.
Шейный спондилез – наиболее распространенная разновидность болезни. Как показывает врачебная практика, чаще всего эта патология возникает на фоне артроза суставов и остеохондроза.
Основная причина развития спондилеза – возрастные изменения местного обмена веществ, естественное старение тканей. Возникновению болезни способствуют:
Отдельно стоит отметить факторы риска, связанные с нефизиологической нагрузкой на позвонки и диски данного отдела. Часто спондилез шейного отдела возникает у тех, работает в одной позе или ведет сидячий образ жизни.
Если голова постоянно находится в одном положении, это создает большую нагрузку на шейный отдел. Сама шея очень подвижна, а мышечный корсет слабо развит, поэтому он не справляется с такой позой, межпозвонковые диски перегружаются, что и приводит к развитию спондилеза.
Шейный отдел позвоночника состоит из 7 позвонков. Между ними находятся межпозвоночные диски, отличающиеся эластичностью. Они необходимы для амортизации позвонков во время движения. Диски имеют жесткое фиброзное кольцо и ядро, которое им удерживается, за счет чего предотвращается выпячивание.
Позвоночник защищен и укреплен мышцами. Передняя продольная связка, которая считается одной из самых крупных, проходит по передней поверхности позвонков. В ходе развития шейного спондилеза фиброзное кольцо постепенно теряет жесткость, а пульпозное ядро выпячивается к этой связке. Это приводит к появлению окостенений на позвонке, а затем и костных разрастаний.
Дискомфорт в данном случае связан с повышением тонуса находящихся рядом мышц, воспалением в области фасций, связок, а также блокадами суставов. Со временем высота межпозвоночных дисков уменьшается, подвижность ограничивается, возникает анкилоз мелких суставов. Также могут оказаться сдавленными нервные корешки, из-за чего разовьется неврологическая симптоматика.
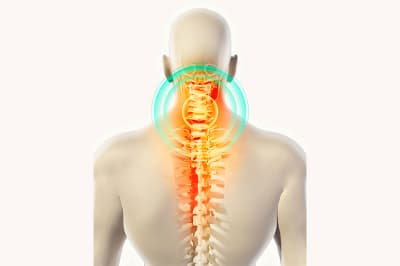
Пациенты, у которых изолированная форма заболевания (снижение высоты межпозвоночных дисков не отмечается), долгое время могут вовсе не ощущать никакого дискомфорта. Если к спондилезу шейного отдела позвоночника присоединяются другие болезни, а анатомические нарушения прогрессируют, пациенты сталкиваются с тянущими или тупыми локальными болями. После нагрузки они могут усилиться и отступить после продолжительного отдыха в удобной позе.
Больные зачастую начинают беречь шею, не поворачивать ни голову, ни корпус. Боль может иррадиировать в спину и руки, обычно по наружной поверхности от плеча до локтя. Возможно ощущение дискомфорта в области верхних ребер и грудины.
В ходе развития патологии болит шея более сильно и долго, а затем дискомфорт и вовсе не отступает, даже во время сна. Из-за этого мышцы находятся в постоянном напряжении. Возможны хруст во время движения шеей и расстройство сна.
Некоторые больные, не получающие качественного лечения, сталкиваются с плечелопаточным периартритом, невозможностью отводить, вращать плечо из-за дискомфорта. Из-за того, что позвоночные артерии сдавливаются остеофитами, постоянными становятся головные боли и головокружения, что обусловлено ухудшением кровообращения мозга. Компрессия сосудов и нервов может привести к постепенному ухудшению слуха и зрения. Пациенты страдают от невозможности сконцентрировать взгляд, появления перед глазами мушек и шума в ушах.
Возможно развитие синдрома лестничной мышцы, который обусловлен сдавлением сосудов, нервов в области надплечья. Сопровождается такая патология болью в руках, ослаблением пульса. Если патологические изменения будут усугубляться, возможно возникновение неврологических симптомов, связанных с компрессией нервных корешков (в таком случае речь идет о радикулите) и стенозом позвоночного канала (компрессионная миелопатия). Могут диагностироваться слабость мышц, ухудшение чувствительности как в верхних, так и в нижних конечностях.
Обследованием пациента, у которого есть подозрения или подтвержденный шейный спондилез, занимается врач-вертебролог и ортопед. Принимает участие и невролог. Диагностика предполагает использование визуализационных методик, а также объективных исследований. С целью уточнения диагноза врачи проводят:
Ранее использовался и другой метод – миелография. Это рентгеноконтрастное исследование, перед которым в позвоночный канал вводился воздух или контрастное вещество. Для этого проводилась люмбальная пункция, а затем – серия снимков. Сегодня метод теряет актуальность из-за активного использования МРТ и КТ, которые более безопасны и не имеют побочных эффектов.
Лечение в большинстве случаев выбирается консервативное. Его цели:
Осуществляется консервативная терапия в условиях амбулатории. Предполагает она специальный режим, физиотерапевтические процедуры, а также прием лекарственных средств. Используются такие методы:
Возможны и хирургические вмешательства, но требуются они крайне редко. Пациенты направляются на операцию, если у них диагностировано сочетание сразу нескольких патологических процессов – это может быть спондилез и спондилоартроз. Также вмешательство показано, если консервативное лечение оказалось неэффективным, отмечается неврологическая симптоматика, которая свидетельствует о стенозе позвоночного канала. Выполняют:
В период реабилитации после операции показаны обезболивание, массаж, физиолечение и ЛФК.
Полностью избавиться от деформирующего шейного спондилеза невозможно, однако грамотное лечение и профилактика могут устранить дискомфорт, связанный с этой патологией. До конца жизни следует соблюдать следующие рекомендации:
При появлении любых признаков спондилеза необходимо обратиться к специалисту, который знает, как лечить такое заболевание. Обнаружение патологии на ранней стадии позволит быстро устранить беспокоящие симптомы и достичь максимального терапевтического эффекта.

© 2007—2025 Официальный сайт Здравницы «Лаго-Наки». Акционерное общество Санаторий Здравница «Лаго-Наки». Все права защищены. Политика конфиденциальности. Положение по обработке и защите персональных данных
респ. Адыгея
© 2007—2024 Официальный сайт Здравницы «Лаго-Наки». АО Санаторий «Здравница «Лаго-Наки». Все права защищены. Политика конфиденциальности. Положение по обработке и защите персональных данных